人類基因影響藥物反應
藉由人類基因圖譜排序完成及分子生物技術的進步,科學家開始研究基因與藥物之間的關係,多項研究證實人類某些基因除了與疾病有關外,不同人種,與疾病的治療效果、預後、藥物選擇及副作用的發生率亦有明顯關連。
近年,科學家開始研究藥物基因組學(Pharmacogenomics),主要以遺傳基因為基礎,研究個體使用藥物後反應的差異,目的是希望可根據病人的不同基因型,度身訂造出最精準的個人化治療(The Precision Medicine),將治療的副作用減至最低。
一直以來,醫學界大都只能透過傳統的「劃一治療方法」或「反覆試驗」方法用藥及調較藥物的劑量,而使用藥物劑量的高低常是以病人的體重決定,但是相同體重的病人的代謝速度可能不同,這種情況導致相同劑量的藥物在不同病人身上產生不一樣的表現。
三分一效應
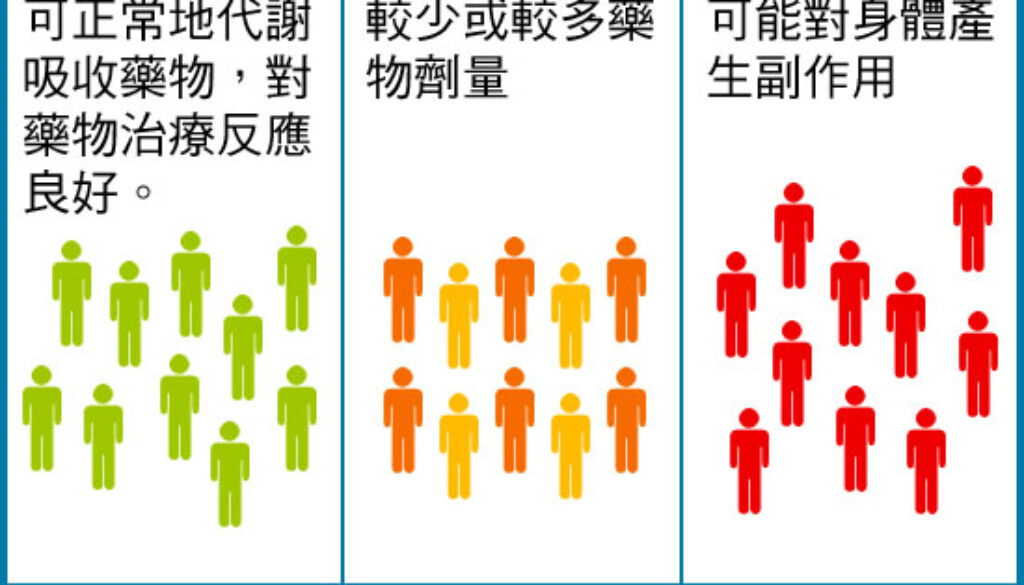
在一個關於「個人化藥物基因檢測」的記者會上,香港城市大學生物醫學系主任暨化學及生物醫學講座教授楊夢甦指,過去的西方醫學都是使用反覆試驗處方(Trial-and-error Prescribing)治療,針對疾病的症狀處方,再按病人對藥物的反應來不斷調較,所以病人使用藥物後通常會出現所謂「三分一效應」。
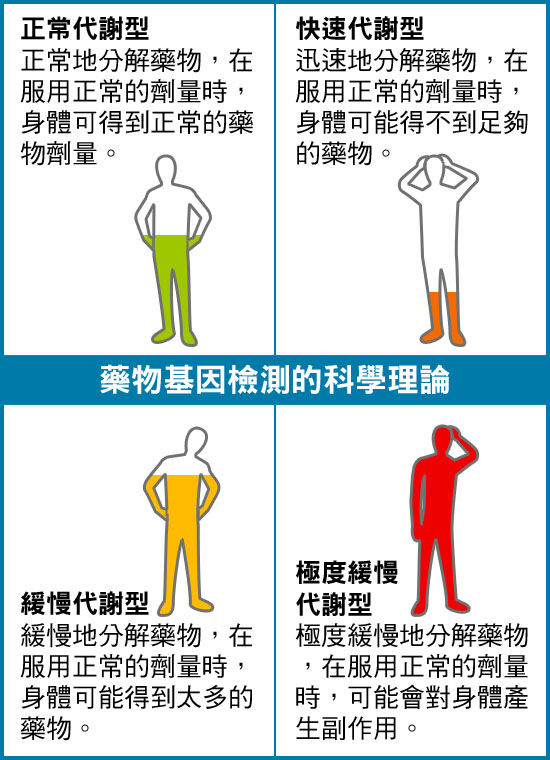
「過去三十年,科研人員做了很多關於人類基因與藥物之間的關係。根據醫學教科書上的三分一效應,藥物進入人體後,三分一患者的身體可正常代謝吸收,對藥物治療反應良好;三分一患者會由於身體代謝太過迅速,而致藥物劑量不足;另外三分一患者則對藥物分解速度緩慢,或會出現嚴重副作用。每年都有不少病人在服用正常劑量藥物後出現不良反應致命。」
代謝途徑
 藥物進入身體,多是經由肝、腎分解代謝,但每個人基因的差異,會導致兩個服用相同藥物相同劑量的人,出現不同的反應。
藥物進入身體,多是經由肝、腎分解代謝,但每個人基因的差異,會導致兩個服用相同藥物相同劑量的人,出現不同的反應。
香港中文大學醫學院內科及藥物治療學系客席教授湯寧信指,如果醫生在處方前能夠知道病人有沒有會使藥物出現不良副作用的基因,便可盡量避免使用該類藥物,減少嚴重副作用的發生。
美國食品及藥物管理局(FDA)亦建議促進公眾關注藥物與基因相互作用的重要性,現時已有130種藥物按FDA的建議貼上生物指標,並呼籲醫生及病人在處方或使用前先進行藥物基因檢測,以有效預測檢測者對藥物的反應。
哪些基因最高危?
藥物在人體內進行生物轉化依賴體內多種酵素,其中肝臟的細胞色素P450(Cytochrome P450,CYP450)是藥物代謝最重要的一類,亦是常見引起藥物副作用的基因型。CYP450是一個龐大而複雜的酵素家族,按不同的相似度歸類,例如CYP1、CYP2……,而又以英文字母分為亞族,如CYP1A、CYP1B……,再以阿拉伯數字代表亞族內不同酵素,所以有CYP1A1、CYP1A2等等。CYP450在不同的個體之間存在著多態性,亦常造成藥物治療的個體差異。此外,不同藥物有不同的代謝路徑,除CYP450外,其他如藥物轉運蛋白SLCO1B1、人類白血球抗原(Human Leukocyte Antigen,HLA)的差異,也是導致每個人對藥物反應不同的常見基因型。
湯寧信教授指,「現時香港的藥物基因檢測已涵蓋心血管疾病、糖尿病、精神科疾病、兒科、過敏症、疼痛症等多個科目,如果病人做了基因檢測,不同的醫療人員可根據檢測決定藥物的適合性。」
基因組學的作用
在記者會上,香港中文大學生物醫學學院教授暨基因組學及生物信息學課程主任徐國榮教授表示:「個人化治療是全球的醫學大趨勢。隨著藥物基因組學的急速發展,醫學界現可更有效預測及解釋不同人士對同一治療反應上的差異。此外,個人化治療更可大幅減少疾病的持續時間和嚴重程度,提升治療效果。與此同時,社會亦可減少因病人服藥後出現不適或不良反應的醫療開支,但最重要的,是病人可得到最適合的治療。」
內科專科醫生陳鎮中醫生表示:「過往我們只憑藉身高、體重和年紀等因素為病人處方藥物,個人化藥物基因檢測可令醫生更了解病人身體狀況,如先天性敏感、身體新陳代謝率等等,使醫生可參考病人的基因資訊,制訂最適合病人的藥物及劑量。」
藥物基因組學可讓醫學界在「對症下藥」時更為準確,未來的治療或可根據每個病人些微差異的基因「量身訂做」屬於個人化的用藥,把藥物的副作用減至最低!3

個人使用藥物認知與取態調查
服藥可救命也可能會致命,根據「三分一效應」,大部分人服藥後都可得到治療而不會有嚴重副作用,但部分有「特殊基因」(指在病人身上具有特別對抗某些特定藥物的基因)卻有可能引起過敏反應。香港大學民意研究計劃於2016年1月進行了一項香港市民對「慢性疾病及個人使用藥物的認知與取態」問卷調查,以電話抽様成功訪問了505名30歲或以上的本港市民,當中42%的受訪者患有慢性疾病,如心血管疾病、慢性痛症和精神科疾病等。
調查結果發現大多數香港市民曾於服藥後覺得治療無效、出現副作用或不適甚至不良副作用,四分之一人認為他們首次獲處方的藥物完全無效,約近一成人服藥後病情加劇或惡化,更有2.2%人士需進一步入院治療。其中最常見的藥物副作用為頭痛或頭暈,其次是嘔吐,以及腸胃不適、疲倦等。
五成市民有留意醫生處方的藥物及劑量,但逾八成人不完全了解藥物可能帶來的副作用,超過六成市民不知道人類的基因會影響藥物的反應。
較常見受基因影響的藥物
| 心血管類 | 測試的基因 | 潛在的副作用 |
|---|---|---|
Clopidogrel  商品名稱 Plavix |
CYP2C19 | 出血、腹瀉、胃腸潰瘍、皮疹。 |
Simvastatin  商品名稱 舒降之 |
SLCO1B1 | 肌肉疼痛、失眠、發惡夢、頭暈。 |
Warfarin(華法林) |
CYP2C9, VKORC1 |
出血、作悶、嘔吐、腹瀉、皮疹。 |
| 精神科類 | 測試的基因 | 潛在的副作用 |
Citalopram  商品名稱 Lexapro |
CYP2C19 | 作悶、嘔吐、有睡意、頭暈、頭痛、體重減輕或體重增加。 |
Amitriptyline  |
CYP2D6 / CYP2C19 |
昏睡、口乾、視野模糊、便秘、體重增加、體位性低血壓。 |
| 疼痛類 | 測試的基因 | 潛在的副作用 |
Diclofenac  商品名稱 Voltaren |
CYP2C9 | 胃腸道出血、作悶、腹瀉、急性腎損傷。 |
Tramadol  |
CYP2D6 | 頭痛、冒汗、睡眠障礙。 |
Codeine(可待因) |
CYP2D6 | 作悶、嘔吐、有睡意、頭暈、姿位性低血壓。 |
| 糖尿病類 | 測試的基因 | 潛在的副作用 |
Glibenclamide  |
CYP2C9 | 低血糖、體重增加、作悶、腹瀉。 |
Metformin(甲福明) |
SLC47A1 | 維生素B吸收不良、作悶、嘔吐、腹瀉、代謝性酸中毒。 |