直腸癌手術仍可保留肛門
腸癌近年屢屢成為頭號癌症,部分患者的腫瘤長在直腸位置,且接近肛門,這些病人非常擔心在接受直腸手術後,能否保留肛門?能否在日常生活中不需使用造口?
「腸話短說」醫學教育百科講解在甚麼情況下接受直腸癌手術後能夠保留肛門。結直腸外科醫生朱建華醫生表示,直腸癌患者是否需要切除肛門有以下幾個考慮:
- 腫瘤與肛門的距離 —— 距離越遠,保留的機會越大。
- 腫瘤兩端的「安全邊緣」—— 切除結腸腫瘤和直腸腫瘤時分別要多預留5厘米和2厘米,以確保腫瘤完全清除。
- 腫瘤的大小 —— 如果腫瘤太大,不一定能保留肛門。
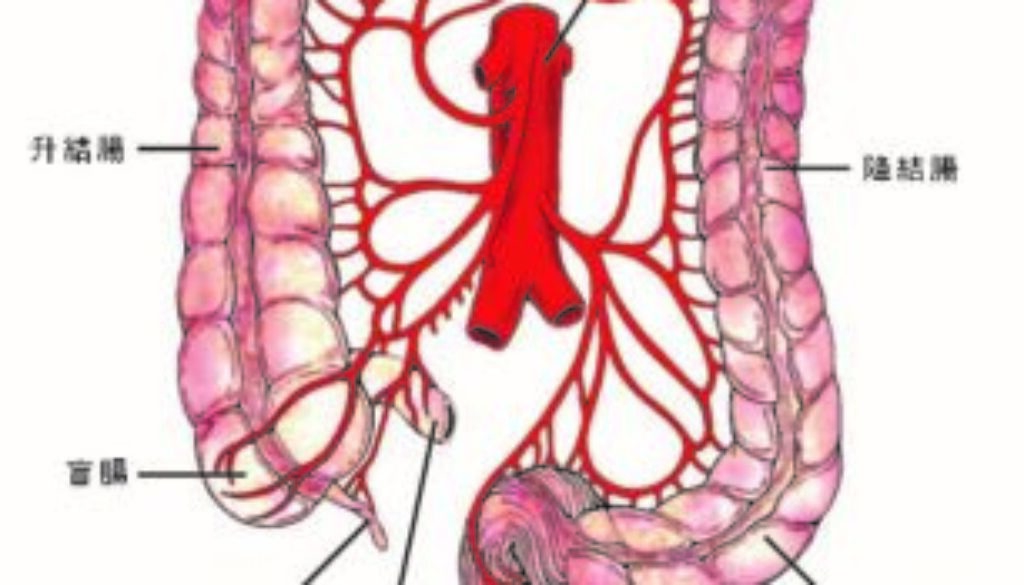
- 盆腔結構 —— 男性的盆腔像倒三角,腫瘤的位置越低,或在盆腔較窄的位置時,保留肛門的機會較低;女性的盆腔較寬,醫生在手術時可放入儀器,保留肛門的機會相對較大。
- 年紀 —— 病人在手術後的排便功能會有別於以前,大便次數會更頻密,由於年老的病人較易出現失禁,選擇不保留肛門反而更好。
保肛手術的轉捩點
近年醫學界對直腸的結構及直腸癌病理的理解提升不少,由於直腸的淋巴是向上伸延的,所以在腫瘤以下能夠留有1-2厘米的安全邊緣已經足夠,不會因癌症復發而影響接近肛門的直腸段。以前進行保肛手術後,腫瘤的局部復發率高達50%,這是因為直腸繫膜(Mesorectum)是包圍直腸的脂肪,內裡蘊藏淋巴組織,以往切除直腸時會破損繫膜,令隱藏於淋巴的腫瘤細胞暴露於盆腔內,導致日後在盆腔肆虐,造成盆腔復發(相等於局部復發)。1986年,英國醫生RJ Heald提出全直腸繫膜切除術(Total Mesorectal Excision,TME)觀念,有效降低局部復發率。
朱建華醫生解釋,TME的技術能令整個繫膜完完整整地連同直腸一併被切除,過程中不會造成繫膜破損,所以能大幅度減低局部復發率至3%。不過效果仍十分視乎醫生的經驗及對技術的掌握。除手術技巧外,手術儀器亦擔當重要角色,例如雙吻合器技術(Double Stapling Technique)的出現,可以輔助醫生在狹窄的盆腔內接駁直腸,令直腸癌保肛率由以往的六成增加至現在的九成。
滲漏問題
接駁腸道的接口位稱為吻合口,如果癒合不好會出現滲漏(Anastomotic Leakage),有可能導致腹膜炎,須再進行手術矯正。一般而言,結腸的吻合口出現滲漏的比率少於5%,但直腸吻合接口滲漏率則可高達30%。不過,直腸癌患者也不必過分憂慮,因為滲漏率的高低也取決於腫瘤的位置。直腸分上中下三段,以距離肛門較近的中、下段直腸手術後滲漏率較高,而上段的滲漏率則和結腸手術差不多。
朱建華醫生表示,滲漏的後果可大可小,可引起腹膜炎及有生命危險的敗血症,不但阻延病人的康復,癌症復發率也較高。為了防止滲漏,有時醫生會替中、下段直腸癌病人造一個「臨時造口」,以免大便及其附帶的細菌污染吻合接口。病人於四星期後會進行X光檢查,利用泛影葡胺(Gastrografin)顯影劑由肛門灌入,如果顯影劑檢查沒有滲漏,表示吻合口已癒合,便可縫合造口,讓患者以肛門排便。不過,糖尿病病人和曾經接受盆腔電療的病人(如子宮頸癌治療)復原較慢,一般要6-8星期才可縫合臨時造口。3